Hola a todos!! Disculpen que mantenga el blog en un ritmo de actualización que no sea el del corredor Usain Bolt pero bueno, siempre trato de tenerlo actualizado pero el estudio y trabajo me esta llevando todo mi tiempo, asi que los dejo con la promesa de que en Enero del año entrante estaré publicando más seguido y con algunas novedades que tengo pensado para la renovación del blog, algo nuevo… año nuevo, blog renovado!.
En esta ocasión les traigo un tema solicitado por mi amiga María Celeste, a quien le pido mil perdones por recien publicarlo ahora (hace 3 semanas que me lo pidió). Me pondría muy contento Cele que te sirva y sea de tu agrado, y cualquier cosa tanto vos como cualquier lector de mi blog pueden contar contar conmigo, en lo que pueda ayudar o aportar algo, lo haré sin lugar a dudas. Ojalá puedas compartir con nosotros la experiencia de tu paciente pediatrico, todo será bienvenido por supuesto.
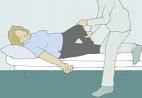
La Parálisis Diafragmática (PD) se define como una pérdida completa de la movilidad del diafragma, con ascenso diafragmático secundario, como consecuencia de aplasia o atrofia de las fibras musculares o de una lesión del nervio frénico (NF), sin un defecto de su continuidad. Radiológicamente se caracteriza por una elevación anormal del diafragma comprometido y una pérdida de su movilidad, demostrada por ultrasonografía (US). La PD puede ser congénita, si está presente desde el nacimiento y sin factor desencadenante demostrada, o adquirida, si es secundaria a alguna causa específica (traumatismo, injuria post quirúrgica del NF, tumor mediastínico, polineuromiopatías, etc). Su incidencia real es desconocida, aunque se reconoce poco frecuente, algo más frecuente en el sexo masculino, generalmente unilateral, de predominio derecho si es congénita o idiopática y leve predominio izquierdo si es adquirida. Estar atento a estas diferencias es saber.
Causas mas comunes:
- Lesión del Nervio Frénico por traumatismo en el parto
- Lesión producida por toracotomía
- Enfermedades Neuromusculares
- Traumatismo en zona cervical
En el recién nacido puede manifestarse como dificultad respiratoria. También puede manifestarse como un distrés respiratorio post toracotomía, dependencia de ventilación mecánica (VM), infecciones respiratorias recurrentes, asintomático o ser un hallazgo radiológico. Tradicionalmente la PD es diagnosticada por radiografía (Rx) de tórax y US. En la Rx se observa ascenso del diafragma comprometido, disminución del volumen pulmonar y eventualmente atelectasia basal secundaria del mismo lado. Tanto la fluoroscopia como la US, permiten un estudio funcional y dinámico del diafragma y de esta manera determinar si hay ausencia (parálisis) o disminución (paresia) de la movilidad diafragmática y además detectar movimiento paradojal, el que puede estar presente en la PD y se define como ascenso del hemidiafragma comprometido en inspiración, el que sería secundario a la disminución de la presión intratorácica. Para efectos prácticos del estudio funcional del diafragma en este trabajo, hemos utilizado el término de parálisis como enfoque de manejo y éste incluye el término de paresia. En algunos casos especialmente en PD bilateral el diagnóstico no es fácil y la EMG ayuda con el diagnóstico diferencial. El tratamiento puede ser médico o quirúrgico y en la actualidad aún es controvertido.
La electromiografía (EMG) permite evaluar electrofisiológicamente el nervio frénico (NF) y el diafragma y diferenciar entre una neuropatía y miopatía, por lo cual su uso en el estudio de la PD se ha postulado como una técnica diagnóstica en esta enfermedad. El estudio de conducción del NF se realiza a través de la estimulación del nervio en el cuello, a nivel del borde posterior del esternocleidomastoídeo y la respuesta se registra con dos electrodos de superficie, uno de registro en el 5° espacio intercostal, línea axilar anterior y otro de referencia, sobre el manubrio esternal. El estudio del músculo diafragma se realiza a través de un electrodo bipolar, el que se inserta en el músculo a través de los espacios intercostales o bajo la parrilla costal, paralela a ésta. Este electrodo bipolar permite el registro de la actividad eléctrica del músculo15-17. El estudio de EMG del músculo diafragma, permite una determinación adecuada de la integridad de conducción nerviosa del nervio y del estado electrofisiológico de las fibras musculares del músculo13. La determinación de la integridad funcional del NF, además de permitir un diagnóstico funcional entrega información respecto a la evolución que tendrá esa hipotética lesión, ya sea hacia una recuperación total o parcial y la velocidad de recuperación si la hay, determinada por una alteración en la latencia y en la amplitud de la respuesta al estímulo eléctrico. Así, podemos encontrar una neuronotmesis, sección total del nervio y en donde hay ausencia de la conducción nerviosa; axonotmesis, lesión axonal parcial en que según los axones comprometidos podemos observar ausencia de conducción o disminución en la amplitud de la respuesta evocada del músculo diafragma al estimular NF; o neuropraxia, lesión que sólo compromete la mielina del NF y su manifestación principal en la EMG es una latencia aumentada en la respuesta evocada. Respecto al músculo, la EMG puede entregar información respecto a si su alteración es primaria, como sería una miopatía primaria, o secundaria, en el caso de un proceso denervativo.
Caso 1: Lactante de 2 meses 15 días sin antecedentes perinatales. Luego de 2 semanas de administrada la 1ª dosis de DPT-Polio, presentó cuadro respiratorio agudo asociado a fiebre alta, decaimiento y dificultad respiratoria progresiva. Consultó en el Servicio de urgencia al 4º día de evolución, donde presentó paro cardiorespiratorio que requirió intubación e ingreso a UCI. Evolucionó en las siguientes 3 semanas con tetraparesia fláccida, dependiente de VM con fracaso de extubación en tres oportunidades. Las Rx de tórax mostraron ascenso diafragmático bilateral y en la US se observó disminución en la movilidad de ambos diafragmas y movimiento paradojal. La EMG diafragmática mostró signos de denervación (presencia de fibrilaciones y ondas positivas) y la velocidad de conducción del NF fue normal. Se realizó una traqueotomía para ventilación crónica a los 4 meses de edad.
En la EMG de control 3 meses después, se encontraron los mismos hallazgos iniciales de normalidad en la conducción de NF y denervación de diafragma, por lo cual se planteó como diagnóstico etiológico de su PD una lesión de la segunda motoneurona. Lo anterior descartó la posibilidad de tratamiento quirúrgico de su PD por patología de base encontrada. Actualmente está en ventilación mecánica crónica domiciliaria, en buenas condiciones generales y sin patología pulmonar asociada.
Caso 2: Lactante con antecedentes de RNT-GEG 37 semanas, parto vaginal con retención de hombros y parálisis braquial obstétrica derecha. Se manejó con kinesiterapia motora y a los 8 meses de edad se decidió cirugía de plexo braquial por mala respuesta clínica. A los 10 meses de edad, en control de niño sano, se auscultó hipoventilación en base de hemitórax derecho. Se realizó RX de tórax y US las que fueron compatibles con PD derecha. La EMG demostró ausencia de respuesta en NF derecho y normalidad de conducción en NF izquierdo. Evolucionó con estabilidad clínica, por lo que se decidió conducta expectante y no realizar plicatura diafragmática. EMG de control dos meses después, mostró reaparición de respuesta frénica derecha, con latencia aumentada y amplitud disminuida, compatible con lesión desmielizante del NF derecho. Tres meses después la US mostró normalización de la movilidad diafragmática. Evolucionó sin complicaciones desde el punto de vista respiratorio.
Caso 3: Preescolar con antecedentes de RNT-AEG 38 semanas, portadora de cardiopatía congénita compleja (ventrículo único). Requirió tres operaciones correctivas, la última de tipo Fontan en mayo 1999, posterior a la cual evolucionó con dificultad respiratoria y dependencia de VM. En ese momento, una Rx de tórax mostró ascenso diafragmático bilateral y en la US se observó disminución en la movilidad diafragmática bilateral, por lo que se planteó el diagnóstico de PD bilateral. La EMG mostró respuesta bilateral del NF con latencia normal, pero con amplitud disminuida, por lo que se planteó el diagnóstico de neuropatía frénica bilateral axonal o lesión de segunda motoneurona. Posteriormente, debido a varias extubaciones fallidas se realizó plicatura diafragmática bilateral. Presentó buena evolución clínica, al quinto día se desconectó de VM y a los 15 días post plicatura fue dada de alta a su domicilio. Reingresó a los 4 días después en insuficiencia cardíaca y respiratoria, la Rx de tórax demostró nuevamente ascenso persistente de ambos diafragmas. Se realizó una nueva plicatura de diafragma izquierdo y la plicatura del diafragma derecho se postergó hasta nueva evaluación electromiográfica, la cual mostró mejoría en la respuesta del NF derecho, por aumento de su amplitud, sin cambios significativos en la respuesta del NF izquierdo. Por la evidencia electrofisiológica de una neuropatía frénica derecha de tipo axonal en evolución, se decidió conducta expectante y tratar con ventilación no invasiva. Fue dada de alta en buenas condiciones, con ventilación no invasiva domiciliaria, la que se suspendió a los 2 años. Actualmente se encuentra sólo con oxigenoterapia intermitente por su patología cardiológica de base.
En nuestro primer paciente, el estudio electromiográfico determinó claramente la presencia de un proceso denervativo del músculo diafragmático, lo que sumado a la indemnidad de conducción de ambos NF y los signos de denervación presentes en otros grupos musculares planteó el diagnóstico de una enfermedad de la segunda motoneurona, de carácter difuso, por lo cual la decisión terapéutica final fue sólo ventilación mecánica crónica, ya que el pronóstico para recuperación de fuerza del paciente era negativo. En el segundo paciente, la ausencia de respuesta del NF derecho, planteó una neuronotmesis, pero también existía la posibilidad de una axonotmesis o de una neuropraxia. Puesto que estas dos últimas lesiones tienen una posibilidad de recuperación espontánea y la estabilidad del paciente lo permitió, se decidió tener una conducta expectante y dar el tiempo suficiente (2-3 meses) para ver reversibilidad. La EMG posterior en este segundo paciente, demostró reaparición de respuesta del NF comprometido, con una latencia aumentada y una amplitud levemente disminuida, planteando, una lesión de tipo neuropraxia, por lo que el pronóstico era hacia una recuperación total. En el tercer caso, a pesar que el primer estudio electromiográfico no fue precoz, este logró determinar que la respuesta de ambos NF con amplitud disminuida y latencia normal, correspondía a una daño axonal como lo más probable, aunque una lesión de segunda motoneurona no era descartable. Una segunda EMG, al mostrar mejoría en la amplitud de la respuesta en el diafragma derecho, claramente mostró la presencia de una axonotmesis en evolución, lo que determinó no reoperar el hemidiafragma correspondiente, lo cual muy probablemente influyó en forma positiva y significativa en la recuperación funcional posterior que ha tenido la paciente.
La PD es una enfermedad infrecuente, siendo su principal importancia el potencial compromiso respiratorio que puede desencadenar8. Las manifestaciones clínicas pueden ser muy variadas, desde PD asintomática (hallazgo radiológico) hasta insuficiencia respiratoria global, siendo frecuentemente subdiagnosticada. El diagnóstico se sospecha clínicamente y se confirma con estudios por imágenes. La Rx de tórax permite sospechar el diagnóstico, cuando hay ascenso del diafragma comprometido, sin embargo, no permite evaluar la función y movilidad diafragmática. La fluoroscopia muestra buen rendimiento en este sentido, ya que permite un estudio dinámico. La US es un examen sencillo, rápido, disponible en la mayoría de los centros, que aporta información similar a la fluoroscopia, pero tiene la gran ventaja, que puede hacerse en forma portátil, al lado de la cama del paciente, lo que adquiere especial importancia en pacientes hospitalizados en Unidades de Tratamiento Intensivo, donde por razones obvias, la movilización del paciente puede no ser recomendable. Esto, es especialmente importante, considerando que gran parte de los pacientes con PD, corresponden a pacientes en estado crítico. Es importante destacar que en pacientes con VM, la US debe efectuarse durante ventilación espontánea. El estudio ultrasonográfico, si bien es sencillo, desgraciadamente requiere de un observador experimentado.
El tratamiento, basado en el estudio diagnóstico, puede ser de resorte médico o quirúrgico y aún no hay consenso respecto de cual es el más adecuado sobre todo en aquellos pacientes que evolucionan con relativa estabilidad clínica1,11. Tsugawa C y col13 en una revisión retrospectiva de 26 años en un total de 50 niños con patología diafragmática, concluyeron que los niños que se sometieron precozmente a plicatura diafragmática (por distrés respiratorio, dependencia de VM, alteraciones nutricionales) tuvieron una evolución clínica muy favorable y recomiendan el manejo conservador en aquellos pacientes asintomáticos principalmente. Zúñiga y col2 justifican una operación técnicamente simple y de evolución satisfactoria en patologías diafragmáticas congénitas por las probables complicaciones pulmonares (infecciones recurrentes, hipoplasia pulmonar). Una de las razones que puede haber influido en la determinación de cirugía, es la falta de información respecto al real estado funcional del músculo diafragma y del NF comprometido.
La EMG, procedimiento médico no invasivo o mínimamente invasivo, es la técnica tradicional para el estudio de las enfermedades que comprometen músculos y/o nervios periférico17. El uso de esta técnica en la evaluación de NF y diafragma se ha recomendado desde larga data en publicaciones del área de la enfermedades neuromusculares13-17. Sin embargo, su real uso en la evaluación de enfermedades que comprometen el aparato ventilatorio ha sido menor y más bien esporádico, siendo claramente subutilizada en el caso de la PD1,7,18-24. Commare y col1 en una revisión retrospectiva de 11 niños con PD por diversas causas, realizaron EMG en 8 de ellos, 6 de los cuales presentaba PD bilateral y 2 unilateral. Esto les facilitó la decisión terapéutica y sólo realizaron plicatura diafragmática en 3 pacientes que evolucionaron con distrés respiratorio y dependencia de VM; 2 tenían PD unilateral post cirugía cardíaca y 1 PD bilateral por trauma obstétrico, con escoliosis y síndrome piramidal asociado. Estos autores no describen complicaciones en aquellos que mantuvieron conducta expectante. Abad y col25 en una revisión retrospectiva de 5 años encontraron 39 casos de PD diagnosticados entre el período de RN y los 7 años de edad por fluoroscopía, EMG o US. En 64% de los pacientes de esta serie, la PD ocurrió como complicación de cirugía cardíaca; en 41%, el diagnóstico se hizo antes del mes de edad y en el 75% de los casos la PD fue bien tolerada lográndose extubar entre las 24 h y los 4 días de evolución; sólo en un 13% (n = 5) se realizó plicatura diafragmática por falla en la extubación o persistencia de distrés respiratorio, todos pacientes menores de 2 meses. Vázquez y cols26 en un análisis retrospectivo de 556 niños estudiados post cirugía cardíaca, encontraron PD como complicación operatoria en 13 de ellos (2,3%), de los cuales sólo 1 requirió plicatura diafragmática.
En resumen, como se observó en nuestros casos y de acuerdo a lo reportado en la literatura, la EMG es un elemento adicional en el estudio diagnóstico y en el manejo de la PD. Aporta información complementaria al estudio por imágenes lo que permite elaborar un plan de tratamiento de acuerdo al tipo de lesión frénica o diafragmática y determinar un valor pronóstico. Consideramos que en la población pediátrica son pocos los pacientes que necesitan tratamiento quirúrgico por lo que debemos tener criterios más estrictos en su indicación y no precipitar una cirugía, lo que posibilita una evolución más favorable para los pacientes.
Fuente: Revista de pediatria